| 妊娠中の歯科治療 |
| 【妊産婦の方の歯科検診・治療について】 |
| |
女性の一生の中で妊娠期は女性ホルモンの影響により、う蝕(虫歯)をはじめ口腔内に
トラブルを起こしやすい時期です。
ご自身の口腔内疾患に加え、歯周病菌・菌産生の炎症物質は、早産・低体重児出産の危険リスクとなり、
う蝕菌は母子感染により生まれてくるお子さんのう蝕罹患リスクを高めることとなります。
本来、妊娠以前より予防・治療はしておくべきであり、妊娠中の口腔疾患の多くは、きちんとした
口腔管理が出来ていれば悪化することはありません。
「子を産めば歯を失う」とか、「妊娠・出産時にカルシウムが多く必要で歯が弱くなった」という
伝説的な話がありますが、それは単なる口腔内の手入れの怠りの言い訳でしかないのです。
妊娠を期に、検診を積極的に受け、う蝕・歯周病などの疾患の有無と同時に予防の正しい知識と方法も、
生まれてくるお子さんのためにも身につけていきましょう。
|
| 【妊産婦の方の口腔疾患への基礎知識】 |
| |
A:はじめに |
“妊娠・出産時にカルシウムが流出し、歯が弱くなる・歯を喪失する”というのは伝説的な話です。
しかし、「子を産めば歯を失う」などと言われてきたように、妊娠期は女性の一生の中で
口腔内のトラブルをきたいやすい時期であることは事実です。
その原因は主に次のように考えられています。
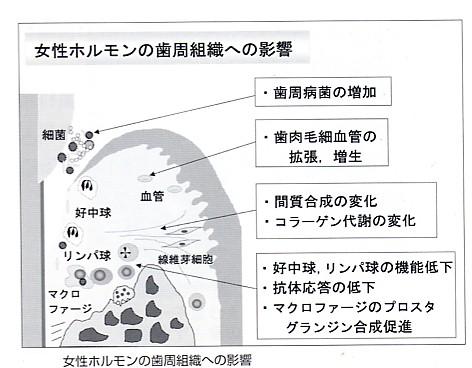
①女性ホルモン(エストロゲン、プロゲステロン)の分泌が増加
そのため、う蝕・歯周病菌の細菌叢、口腔内の血管系、細胞、免疫応答に影響を与え、
また唾液の分泌量や粘稠性も変化する。
それで、口腔内はう蝕・歯周病を起こしやすい環境となる。
②食生活・ライフスタイルが乱れ、栄養摂取が偏りがちになる。
例えば酸味の強い食品、清涼飲料、甘味菓子をとる頻度が高くなる。
③子宮の増大により胃が圧迫され、少量ずつしか食事が取できない状態になる。
その結果、間食の頻度が増える。
④つわり(悪阻)により十分に口腔清掃が行えず、細菌性プラークが停滞する。
|
| B:妊娠時に発現しやすい口腔内疾患 |
①う蝕(虫歯)
発症のメカニズムは基本的に変化しませんが、生理的変化・生活習慣の変化に伴い
口腔環境が悪化し、う蝕の発症と進行を促進してしまいます。
1、内分泌機能の変化 → 唾液に粘りが出たり、口腔内が酸性に傾く
2、ビタミン新陳代謝障害 → う蝕防止作用の低下
3、食事・間食回数増加、つわりによる口腔清掃不良 → プラーク停滞、細菌増殖
『う蝕原性菌の母子感染』
生まれたばかりの赤ちゃんの口腔内にはう蝕原性菌(mutans streptococci:MS菌)は
存在しません。
小児う蝕の始まりは、母親からの乳児への唾液を介して伝播することが一番多いので
、 「母子伝播」・「母子感染」といわれます。
特に食べ物をあらかじめ噛んで子供に与える「噛み与え」やスプーンやお箸を親子で
共有する行為によって伝播します。
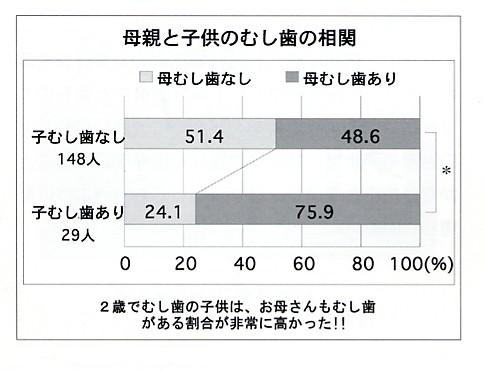
母親がう蝕原因菌を多く持っていれば、赤ちゃんに感染する確率・感染する
菌数が多くなる可能性が高くなります。
MS菌は生後19週~31週で定着しますが、特に2歳前に感染すると、う蝕発症リスクは
高くなってしまいます。
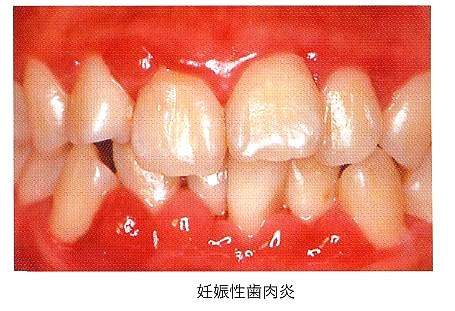
②妊娠性歯肉炎・歯周炎
女性ホルモン分泌量増加 → 歯肉溝の歯周病菌増殖
血管の透過性亢進作用による歯肉の腫脹
細胞性免疫応答抑制による炎症性細胞増加
歯肉炎・歯周炎が発症、進行しやすい口腔内環境に加え、食事・間食回数増加と、
つわりのための口腔清掃不良の状態が重なり、目に見える症状として、
次のものが挙げられます。
歯と歯の間の歯肉の浮腫、増殖がみられる
歯肉から出血しやすくなる
③智歯周囲炎
親知らずが完全にはえず、一部でも歯肉に覆われた状態のもと、清掃不良によっておきる
歯肉周囲の急性炎症です。
④口臭
口臭が増加する環境は以下のことが考えられる。
つわりによる口腔清掃不良、歯周炎増悪に伴っての細菌由来の口臭
つわりで頻回な嘔吐のための胃酸逆流のための口臭
⑤口内炎
原因は未だ完全には解明されていません。
しかし、自己免疫、ウイルス感染、ビタミン不足、ストレスなどの説があります。
口腔清掃不良、内分泌機能の変化、栄養バランスのくずれから口内炎は生じやすく、
治りにくくなります。
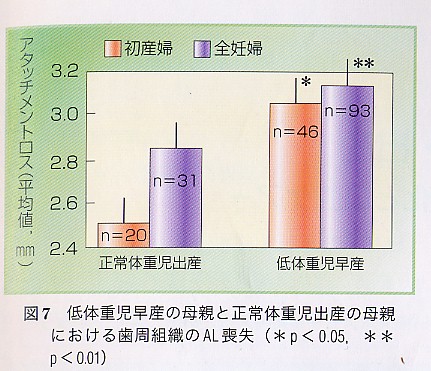
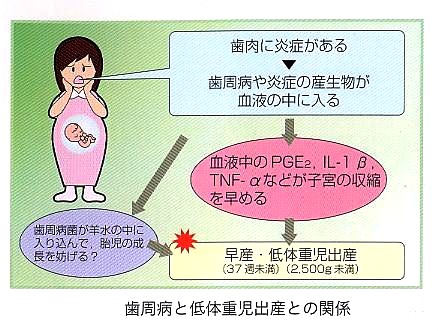
『歯周炎と早産・低体重児出産の危険性』
近年、歯周病に罹患した妊婦は、そうでない妊婦に比べて37週以前の早産や、2500㌘以下の
低体重児出産の 危険性が7.5倍も高くなるという衝撃的な報告がなされました。
妊婦の健康リスクに喫煙があげられます。
1日20本以上の喫煙者の自然流産の発生率は、非喫煙妊婦の2倍以上といわれますから、
この数値を比べても歯周病が喫煙以上にハイリスク要因であることがわかります。
その仕組みは次のように考えられています。
歯周病は細菌感染による慢性炎症です。
歯周病細菌・細菌酸性の炎症物質が増加→これらが血液を介して羊膜腔に拡延
↓
胎盤膜の炎症、胎盤圧迫
↓
子宮の収縮、子宮頸部の拡張誘発
↓
早産
|
| C:予防と治療 |
妊娠中の口腔内疾患は全身に悪影響を及ぼすことから、予防・治療は必須といえます。
共通して言えることは、口腔ケアが行われ、“う蝕菌・歯周病菌の数”が少なければ、
これらの疾患の多くは予防・軽減することができます。
妊娠中は、今まで以上に口腔ケアが重要になります。歯科検診を受け、う蝕・歯周病罹患の有無、
リスク判定、正しい口腔清掃の方法と知識を身につけましょう。
|
| 【検診と予防】 |
| |
定期的に検診を受けることで、自覚症状のないう蝕・歯周病も早期に発見できます。
プロフェッショナルケア(歯石除去など)でプラークバイオフィルムを機械的に除去し、口腔内環境を
改善させていきます。
リスク判定を積極的に受けることでう蝕にかかる危険度がわかります。
ブラッシング指導を受け、正しいセルフケアを行う方法を習得し、予防関連器具、
商品(フッ素、キシ リトール)使用のためのアドバイスを受けることができます。
う蝕菌の母子感染、歯周病菌と早産の関係などの口腔に関する知識・情報が得られます。
|
| 【妊娠中の歯科治療について】 |
| |
①受診時期
原則的に歯科治療を受けて悪い時期というものはありません。
ただし、つわり・流産・早産の危険性を考えると、比較的安定している20週から
30週頃が望ましいでしょう。
②歯科治療に際して
母子手帳を提示して下さい。
産婦人科医から注意を受けていることは歯科医師に伝えましょう。
楽な姿勢で治療を受け、体調・気分が悪くなった時は遠慮なく申し出て下さい。
③レントゲン撮影
歯科撮影は、性腺・子宮から離れており、胎児への放射線の影響はほとんどありません。
地球上で1年間に浴びる自然放射線量は、日本でおおよそ 2.3mSV(ミリシーベルト)です。
同じ放射線量で、デンタルフィルムは150枚以上、パノラマは100枚撮影できることになります。
また、デジタルX線装置では、従来のX線撮影での 1/2~1/10の被曝量ですみます。
さらに防護エプロンの使用でX線を1/100程度の減弱させるため、被曝量は限りなく
ゼロに近くなります。
 

④治療内容
通常の歯科処置、例えば 歯石除去、う蝕治療、簡単な外科処置は行うことが可能ですが、
緊急性が無く、炎症を伴わない外科処置はやはり避けるべきです。
ただし、出産までに放置すればさらなる強い炎症きたすと思われる病巣・歯の処置は
胎児・妊婦の方の状態を考慮した上で行うこともあります。
⑤歯科用局所麻酔剤
妊娠中の浸潤麻酔や外科処置は最小限にとどめたいものです。
ただ、急性症状で重症化を招く場合、処置を行う上で、局所麻酔使用が必要となる場合があります。
歯科領域で使用される局所麻酔薬(キシロカイン)は通常の使用量で催奇形性が
認められるものはなく安全に使用できます。
(この局所麻酔薬は、無痛分娩にも用いられています)
むしろ疼痛によるストレスを考えると、安定期には適切に使用した方がよいと思われます。
⑥服薬の影響
外科処置同様、やむを得ない場合のみ使用します。
適切な使用時期、使用量、使用期間を十分考慮し、妊娠中や授乳中でも安全に使用できる
抗生物質、炎症を抑える消炎鎮痛剤を用います。
*妊産婦に使用可能な薬剤
抗生物質:ペニシリン系 → 催奇形性がなく、乳児・胎児への毒性も認められないほど安全性確立
セフェム系 → 臍帯や授乳中に分泌されにくく、胎児・乳児への移行が少ない。
鎮痛薬 :鎮痛薬には妊娠時禁忌の薬剤が比較的多い。
妊娠初期から使用可能な最も安全な薬剤はアセトアミノフェン(カロナール)と言われている。
催奇形成、機能障害の危険がなく、体外排泄時間が早い。
また、胎児への移行もしにくい。
その安全性から、小児の鎮痛解熱剤としても使用されています。
|

|